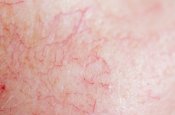
Piel con enrojecimiento y escamas
Entre las pieles sensibles, algunas asocian enrojecimiento y escamas. Aparece caspa en el cuerpo, en el rostro o en el cuero cabelludo. La piel parece estar pelándose. Esta descamación asociada al enrojecimiento forma placas en la piel que van apareciendo por crisis.
La dermatitis seborreica y la psoriasis pueden ser responsables de estas manifestaciones, que pueden alterar la imagen de uno mismo y la calidad de vida.